Chỉ định mổ lấy thai trong trường hợp nào? Có nên mổ trước ngày dự sinh?
Chỉ định mổ lấy thai chỉ nên được thực hiện khi thai nhi hoặc người mẹ có những bất thường và phải theo gợi ý của bác sĩ. So với việc sinh thường, mổ lấy thai tiềm ẩn nhiều nguy cơ rủi ro cho cả mẹ và bé. Cùng chuyên mục Thai kỳ của AVAKids tìm hiểu chi tiết mẹ nhé!
1Chỉ định mổ lấy thai là gì?
Chỉ định mổ lấy thai là chỉ định can thiệp để lấy thai và phần phụ của thai ra khỏi tử cung qua đường rạch tử cung và rạch thành bụng. Từ những năm 1610, mổ lấy thai đã được thực hiện nhưng lúc đó trình độ y khoa còn rất yếu nên tỷ lệ tử vong của người mẹ rất cao do chảy máu và nhiễm trùng.
Dần dần trình độ phẫu thuật được phát triển, phương tiện vô khuẩn, truyền máu, kháng sinh, gây mê hồi sức,... làm giảm tính nguy hiểm của việc mổ lấy thai. Tuỳ vào tình trạng của thai phụ mà bác sĩ sẽ đưa ra chỉ định mổ lấy thai.
Mổ lấy thai là gì?
Trước khi mổ lấy thai, bác sĩ sẽ giải thích lý do mổ, các nguy cơ có thể gặp phải đối với mẹ và bé cho sản phụ và gia đình hiểu rõ. Chỉ định mổ lấy thai khi chuyển dạ không an toàn đối với cả mẹ và thai nhi trong các trường hợp như:
- Buộc phải lấy thai ra do không gây được chuyển dạ.
- Sinh khó cơ giới hay vì đặc điểm của thai khiến cho không thể sinh đường dưới được
- Trong tình trạng cấp cứu, chưa đủ điều kiện sinh đường dưới và buộc phải lấy thai ra nhanh.
2Chỉ định mổ lấy thai chủ động khi nào?
Chỉ định mổ lấy thai chủ động (hay được gọi là mổ lấy thai dự phòng) được thực hiện khi có chỉ định của bác sĩ từ trước khi chuyển dạ. Với trường hợp này, ca mổ có thể tiến hành khi chưa chuyển dạ hoặc lúc bắt đầu có chuyển dạ. Những trường hợp được chỉ định mổ lấy thai chủ động bao gồm:
Khung xương chậu bất thường
- Nếu không phải là ngôi chỏm (khi thai nhi nằm xuôi, trục của tử cung và trục thai nhi song song với nhau) thì đều phải mổ lấy thai.
- Nếu là ngôi chỏm: chỉ định mổ lấy thai nếu khung chậu của mẹ hẹp tuyệt đối, khung chậu hẹp eo dưới, khung chậu méo, thai to. Hoặc có thể làm nghiệm pháp lọt ngôi chỏm, sinh đường dưới nếu thai không to.
Đường ra của thai bị cản trở
- Khối u tiền đạo: thường hay gặp là u nang buồng trứng, u xơ ở cổ tử cung hay eo tử cung, các khối u khác nằm trên đường thai nhi đi ra.
- Nếu nhau tiền đạo (hiện tượng nhau thai che một phần hoặc toàn bộ lỗ cổ tử cung của mẹ) hoặc nhau tiền đạo gây chảy máu nhiều buộc phải chỉ định mổ lấy thai để cầm máu cứu mẹ.
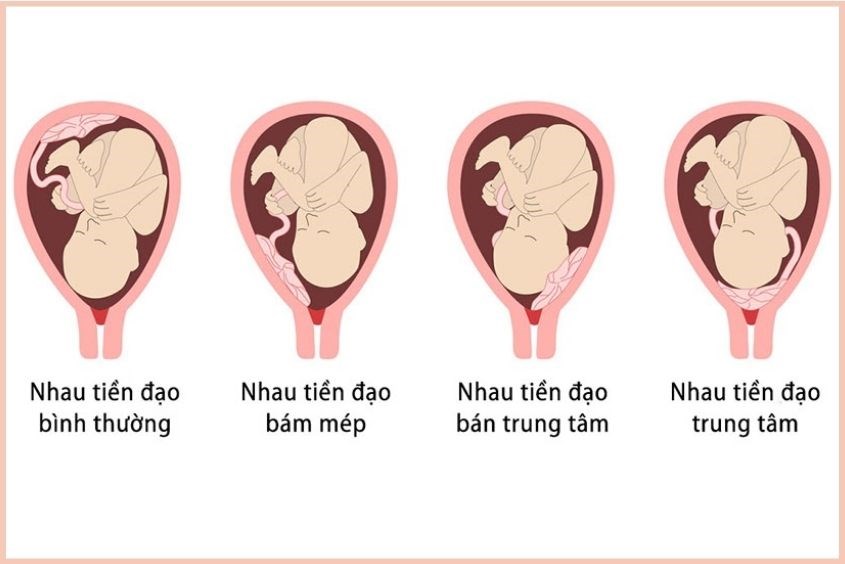
Nhau tiền đạo là một trong những yếu tố gây sinh khó
Tử cung có sẹo
- Sẹo mổ ở thân tử cung như: sẹo bóc tách u xơ, sẹo khâu chỗ vỡ, sẹo của phẫu thuật tạo hình tử cung, chỗ thủng tử cung, sẹo của phẫu thuật cắt góc, sừng tử cung.
- Sẹo phẫu thuật mổ ngang đoạn dưới của tử cung: Đã từng mổ lấy thai ngang đoạn dưới trên hai lần hoặc lần mổ lấy thai trước đó chưa đủ 24 tháng.
Nguyên nhân của mẹ
- Chỉ định mổ lấy thai được thực hiện đối với thai phụ mắc các bệnh lý mãn tính hay cấp tính, nếu sinh đường dưới sẽ dẫn đến những nguy cơ: tăng huyết áp, bệnh tim, tiền sản giật nặng và sản giật.
- Những bất thường ở đường sinh dục phía dưới của người mẹ như: tiền sử mổ rò, chít hẹp âm đạo (bẩm sinh hay mắc phải), tiền sử mổ sa sinh dục.
- Những dị dạng của tử cung như: tử cung hai sừng, tử cung đôi (tử cung không có thai sẽ trở thành khối u tiền đạo),... đặc biệt là khi đi kèm ngôi thai bất thường.
Nguyên nhân của thai nhi
Thai bị suy dinh dưỡng nặng hoặc bất đồng nhóm máu với mẹ nếu không lấy ra sẽ khiến thai bị chết lưu trong tử cung. Trường hợp này sẽ được chỉ định mổ lấy thai.
3Chỉ định mổ lấy thai trong quá trình chuyển dạ
Trong quá trình chuyển dạ, bác sĩ có thể đưa ra chỉ định mổ lấy thai nếu thai phụ gặp phải những vấn đề dưới đây:
Nguyên nhân của mẹ
- Người mẹ có con so khi tuổi từ 35 trở lên.
- Tiền sử điều trị vô sinh.
- Mẹ có các bệnh lý sẵn có, trường hợp này vẫn có thể cho phép theo dõi chuyển dạ. Thai phụ sẽ được chỉ định mổ lấy thai nếu có xuất hiện thêm một yếu tố sinh khó khác.
Nguyên nhân của thai nhi
- Chỉ định mổ lấy thai trong quá trình chuyển dạ do thai to, trên 4.000 gram (không phải do thai bất thường).
- Chỉ định mổ lấy thai trong trường hợp ngôi thai bất thường: ngôi trán, ngôi thóp trước, ngôi vai, ngôi mặt cằm sau, ngôi mông (nếu có thêm một yếu tố sinh khó khác).
- Thai già (quá ngày dự sinh) thường phải mổ vì thai sẽ không đủ sức để chịu đựng cuộc chuyển dạ.
- Mang đa thai: nếu thai thứ nhất là ngôi vai hay ngôi mông.
- Suy thai cấp tính trong chuyển dạ, khi chưa đủ điều kiện đi đường dưới. Hiện tượng thai suy cấp tính dễ xảy ra khi cơn co tử cung mau, mạnh, thai suy mạn tính.
Bất thường trong quá trình chuyển dạ
- Xảy ra cơn co tử cung bất thường, khi đã dùng thuốc tăng hoặc giảm co để điều chỉnh nhưng không thành công.
- Cổ tử cung không mở mặc dù cơn cơ tử cung đồng bộ. Có thể cổ tử cung có các tổn thương như: phù nề, sẹo xơ.
- Vỡ ối sớm, vỡ non làm cuộc chuyển dạ ngưng tiến triển tiếp, có nguy cơ nhiễm khuẩn ối. Hậu quả của ối vỡ sớm, vỡ non làm cho cổ tử cung khó mở, gây nhiễm khuẩn hậu sản sau sinh.
- Đầu thai nhi không lọt dù cơn co tử cung đủ mạnh và khi cổ tử cung mở hết. Lý do có thể vì bất tương xứng đầu thai và khung chậu.
Tai biến khi chuyển dạ
- Chảy máu vì nhau bong non, nhau tiền đạo. Trong nhiều trường hợp, bác sĩ sẽ phải tiến hành mổ lấy thai ngay cả khi thai nhi không còn.
- Dọa vỡ và vỡ tử cung.
- Sa dây rốn khi thai vẫn còn sống.
- Sa chi sau khi đã đẩy lên nhưng không thành công.
4Kỹ thuật mổ lấy thai
Sau khi tìm hiểu về chỉ định mổ lấy thai, mẹ hãy tìm hiểu về kỹ thuật mổ lấy thai nhé.
Quy trình mổ lấy thai gồm 5 bước
Bước 1. Kỹ thuật vô cảm:
Chọn 1 trong 3 loại: gây tê ngoài màng cứng, gây mê toàn thân hoặc gây tê tủy sống và đảm bảo sản phụ không tỉnh trong quá trình phẫu thuật.
Bước 2. Vào ổ bụng:
- Bắt đầu rạch đường ngang trên xương mu hoặc đường giữa dưới rốn tùy theo khả năng của người phẫu thuật, tình trạng của sản phụ và thai nhi.
- Rạch lớp mỡ dưới da.
- Rạch đường trắng giữa hai cơ thẳng bụng (có thể rạch một đoạn nhỏ rồi tách bằng ngón tay) nếu mổ lấy thai theo đường dọc.
- Nếu dùng kỹ thuật mổ lấy thai theo đường ngang thì rạch cân về hai bên theo đường mổ đó. Sau đó, tách lớp cân khỏi lớp cơ rộng rồi tiến hành mở đường giữa hai cơ thẳng bụng.
- Phẫu thuật viên dùng kẹp phẫu tích không răng cặp phúc mạc, phụ mổ sẽ dùng kẹp cầm máu không răng kẹp phúc mạc phía đối diện. Phẫu thuật viên và phụ mổ lần lượt nhả kẹp ra và cặp trở lại, sao đó mới dùng dao hay kéo mở một lỗ ở phúc mạc. Dùng kéo để mở rộng phúc mạc lên phía trên và phía dưới.
- Chèn gạc ướt hai bên, chừa dây gạc ra bên ngoài.
- Đặt van trên vệ che bàng quang và lộ rõ vùng đoạn dưới tử cung
- Rạch phúc mạc theo đường ngang, độ dài khoảng 2cm dưới đường bám chặt của phúc mạc.
- Dùng kéo đầu tù tách phúc mạc bóc được, mũi kéo cong lên trên tránh làm tổn thương động mạch tử cung.
- Dùng dao rạch đoạn nhỏ ngang 1cm - 2cm trên đoạn dưới rồi dùng 2 ngón tay xé rộng vết mổ ngang sang hai bên.
Bước 3. Lấy thai và nhau thai ra:
- Phẫu thuật viên sẽ lấy thai, người phụ mổ sẽ tiến hành dùng máy hút máu và nước ối.
- Khi phần chỏm lộ ra, người phụ mổ sẽ ấn đáy tử cung để giúp cho đầu thai nhi ra ngoài.
- Kẹp, cắt rốn chậm, sau đó chuyển thai ra ngoài để lau sạch. Đặt bé nằm trên ngực mẹ ngay (nếu mẹ được gây tê ngoài màng cứng hay tủy sống).
- Bơm 10 đơn vị oxytocin vào dịch truyền và cho chảy nhanh để tử cung co hồi tốt.
- Tiến hành lấy nhau, sau đó lau sạch buồng tử cung bằng gạc to. Nếu sản phụ chưa chuyển dạ, khi mổ lấy thai xong phải nong cổ tử cung bằng ngón tay.
Bước 4. Khâu phục hồi cơ tử cung:
- Phục hồi cơ đoạn dưới của tử cung bằng chỉ Vicryl 0, bắt đầu bằng khâu hai góc tử cung.
- Tiếp tục khâu tử cung bằng mũi rời cách nhau 1cm hoặc mũi liên tục, có thể khâu thêm lớp thứ hai để vùi lớp đầu, kiểm tra cầm máu.
- Phủ phúc mạc tử cung bằng chỉ Catgut 00 với mũi khâu liên tục và tiếp tục kiểm tra cầm máu.
- Bỏ van trên vệ, lấy gạc, lau sạch ổ bụng, kiểm tra hai ống dẫn trứng, hai buồng trứng, mặt sau tử cung và túi cùng Douglas.
Bước 5. Đóng bụng:
- Khâu phúc mạc thành bụng bằng mũi khâu liên tục, dùng chỉ Catgut 00.
- Khâu mũi rời hai cơ thẳng bụng sát vào nhau bằng chỉ Vicryl 0. Nếu người mẹ có lớp mỡ dày thì khâu bằng chỉ Catgut mũi liên tục hoặc mũi rời.
- Khâu mũi rời hoặc liên tục dưới da bằng chỉ Vicryl nhỏ
- Sát khuẩn vết mổ và băng vô khuẩn.
- Phẫu thuật viên giữ tay sạch, lấy máu còn ứ trong âm đạo và theo dõi độ co hồi của tử cung, sát khuẩn âm đạo.
- Lau sạch vết máu còn dính trên người của người mẹ trước khi chuyển qua phòng hồi sức.
Quá trình mổ lấy thai này thường mất khoảng 30 phút - 40 phút. Thời gian rạch bụng mẹ cho đến khi lấy em bé ra ngoài chỉ mất khoảng 5 phút, thời gian còn lại là để khâu vết thương.
5Có nên mổ lấy thai trước ngày dự sinh không?
Nhiều mẹ bầu muốn được bác sĩ chỉ định mổ lấy thai khi chưa chuyển dạ do nhiều nguyên nhân như: muốn chọn ngày hoặc giờ sinh đẹp, lo sợ đẻ thường sẽ đau đớn, sợ khó sinh,... Tuy nhiên, theo chỉ định mổ lấy thai của Bộ Y tế tại Việt Nam và nhiều nước trên thế giới không cho phép thực hiện theo yêu cầu của bệnh nhân.
Sản phụ chỉ được mổ lấy thai theo chỉ định của y khoa, nhằm đảm bảo sự an toàn cao nhất cho cả mẹ và bé. Sinh thường vẫn luôn là lựa chọn hàng đầu của các bác sĩ vì đây là biện pháp sinh con tự nhiên và tốt nhất.
Sinh mổ tuy nhanh hơn so với sinh thường, nhưng rất dễ để lại nhiều biến chứng (trước mắt hoặc lâu dài) cho sản phụ. Bác sĩ sẽ chỉ định mổ lấy thai trong một số trường hợp nhất định, khi sản phụ không thể sinh thường.
6Mổ lấy thai có nguy cơ gì không?
Đối với người mẹ:
- Có thể bị nhiễm trùng vết mổ, viêm phổi, nhiễm trùng đường tiết niệu, nhiễm trùng ối làm viêm phúc mạc có thể phải cắt bỏ tử cung trong thời gian hậu phẫu.
- Tai biến do phẫu thuật như: chạm phải những cơ quan lân cận (ruột, bàng quang), khâu phải niệu quản, rò bàng quang – tử cung, rò bàng quang - âm đạo.
- Chảy máu nhiều, băng huyết trong hoặc sau mổ do đờ tử cung, rách đoạn dưới tử cung.
- Liệt ruột.
- Thoát vị thành bụng, bung vết mổ.
- Xuất huyết nội.
- Thuyên tắc tĩnh mạch, huyết khối.
- Thuyên tắc mạch ối, chảy máu không cầm được hoặc không có đủ máu khi người mẹ thuộc nhóm máu hiếm có thể dẫn đến tử vong.
- Tai biến do gây mê hồi sức: những biến chứng do vô cảm như hội chứng hít (trong trường hợp gây mê nội khí quản), phản ứng thuốc (choáng phản vệ), nhức đầu, tụt huyết áp sau mổ (ở trường hợp gây tê tuỷ sống).

Một số ảnh hưởng mổ lấy thai đối với mẹ và bé cần chú ý
Ngoài ra, trong và sau phục hồi hoàn toàn, người mẹ cũng có nguy cơ gặp phải các biến chứng sau:
- Dính ruột, tắc ruột.
- Tắc ống dẫn trứng gây ra vô sinh thứ phát.
- Lạc nội mạc tử cung.
- Sẹo trên thân tử cung dẫn đến bị nứt trong những lần có thai sau (nứt khi chưa vào chuyển dạ hay khi vào chuyển dạ)
- Trong những lần có thai sau, sẽ tăng khả năng mổ lại hoặc lần sau sanh ngã âm đạo phải trợ sanh bằng giác hút/forceps nhằm giảm nguy cơ nứt sẹo mổ cũ ở đoạn dưới tử cung,...
Đối với con:
Thai nhi được lấy ra nhờ vào phương pháp mổ lấy thai sẽ có nguy cơ gặp phải các biến chứng như:
- Ảnh hưởng sức khỏe bởi thuốc mê.
- Bị chấn thương khi phẫu thuật.
- Hít phải nước ối, đặc biệt nước ối có phân su.
- Suy hô hấp nặng do hội chứng chậm hấp thu dịch phổi, có thể đe dọa tính mạng do có sự can thiệp khi mẹ chưa chuyển dạ.
- Tỷ lệ trẻ bị tử vong chu sinh (trong vòng 28 ngày sau sinh) ở trường hợp người mẹ phải mổ lấy thai cao hơn so với sinh thường.
7Sau chỉ định mổ lấy thai cần bao lâu để phục hồi?
Đối với những ca chỉ định mổ lấy thai, người mẹ cần được lưu viện 5 ngày - 7 ngày để được theo dõi tình trạng hậu phẫu và 20 ngày - 30 ngày để hồi phục sức khỏe hoàn toàn. Khoảng thời gian phục hồi phụ thuộc vào thể trạng sản phụ và sự thành công của cuộc phẫu thuật.
Bác sĩ sản khoa khuyến cáo những phụ nữ sinh mổ chỉ nên có thai sau ít nhất 2 năm - 3 năm. Khoảng cách thực sự tốt để mang thai lần tiếp theo là 5 năm, do thời gian này đủ để người mẹ phục hồi hoàn toàn, tránh tối đa những biến chứng khi mổ lấy thai. Trường hợp mang thai trước thời gian an toàn thì mẹ bầu cần được bác sĩ tư vấn để cho lời khuyên phù hợp nhất.
Xem thêm:
- Kinh nghiệm sinh nở tại Bệnh viện Phụ sản Quốc tế Sài Gòn
- Lấy máu gót chân cho trẻ sơ sinh là điều cần thiết, giúp sàng lọc bệnh
- Kinh nghiệm và chi phí đi sinh ở Bệnh viện Hùng Vương
Chỉ định mổ lấy thai chỉ nên thực hiện trong những trường hợp bất khả kháng vì sẽ có những nguy hiểm nhất định và ảnh hưởng đến lần sinh sau. Để phòng tránh những rủi ro khi chuyển dạ, trong giai đoạn mang thai, mẹ bầu nên có kế hoạch khám thai định kỳ để theo dõi sự phát triển của thai, phát hiện sớm các vấn đề bất thường hoặc kịp thời điều trị những bệnh lý từ người mẹ.
Các bài viết của AVAKids/Vũ Trụ Bỉm Sữa chỉ có tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa.
Ngọc Hà tổng hợp
Kiểm duyệt bởi Trúc Lâm
Bài viết có hữu ích với bạn không?
 Có
Có
 Không
Không
Cám ơn bạn đã phản hồi!
Xin lỗi bài viết chưa đáp ứng nhu cầu của bạn. Vấn đề bạn gặp phải là gì?